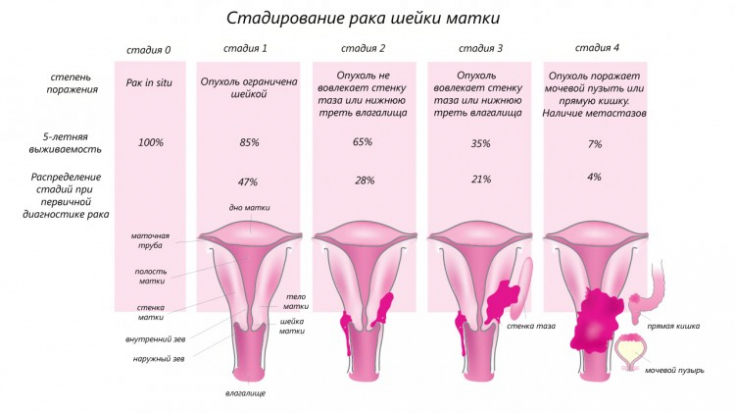
Рак шийки матки є однією з найпоширеніших патологій у жінок після онкологічних захворювань молочної залози. Планування обсягу опромінення, при якому первинна пухлина та зони її регіонарного поширення підлягають максимальному деструктивному впливу з мінімальним навантаженням на критичні органи (пряма кишка, сечовий міхур), є головним завданням терапії новоутворень шийки матки.
Проте програма променевої терапії у цих пацієнтів передбачає опромінення великих обсягів з підведенням високих терапевтичних доз на межі толерантності тканин.
Дізнайтеся у статті на estet-portal.com про основні методи профілактики променевих ускладнень під час променевої терапії раку шийки матки.
Променева терапія раку шийки матки
Програма променевої терапії за радикальною програмою у хворих на рак шийки матки передбачає опромінення великих обсягів з підведенням високих терапевтичних доз.
Читайте нас у Instagram!
>Результати такого лікування нерідко залишаються невтішними. Хворі на рак шийки матки в основному гинуть від прогресування основного захворювання в ділянці малого тазу, вторинної обструкції сечоводів, що призводить до ниркової недостатності, а в 4,4% випадків розвиваються віддалені метастази.
Характеристика методів діагностики новоутворень молочної залози
Поєднання променевої терапії з радіомоделюючими цитостатичними препаратами або системною поліхіміотерапією (ПХТ) позитивно позначається на результатах комплексного лікування.
Проте така взаємодія з часом може призвести до збільшення проявів як загальної, так і місцевої токсичності.
Також може зрости кількість непрогнозованих індивідуальних реакцій.
Ускладнення лікування раку шийки матки
За клінічними ознаками ускладнення променевої терапії раку шийки матки поділяють на загальні та місцеві. До показників загальної токсичності відносяться: ступінь мієлосупресії, рівень печінкових ферментів та показників згортання крові, динаміка рівня білірубіну, креатиніну та сечовини у сироватці крові, а також вираженість таких симптомів, як нездужання, нудота, блювання. Місцева токсичність характеризується частотою та проявами дерматитів, циститів, ректитів, кольпітів.
Синдром полікістозних яєчників підвищує ризик розвитку новоутворень
Місцеві ускладнення променевої терапії за терміном виникнення поділяють на ранні та пізні. Ранні − це наслідки впливу випромінювання на генетичний апарат неушкоджених пухлинним процесом клітин, уповільнення репаративних процесів та функціональних розладів, насамперед порушення кровообігу, що розвиваються в процесі променевої терапії та/або в найближчі 90-100 днів після її завершення.
Подібні реакції мають, як правило, тимчасовий та оборотний характер.
У механізмі розвитку пізніх променевих ушкоджень лежить дисфункція кровоносної та лімфатичної систем, а саме ушкодження судин під час променевої терапії. Внаслідок глибоких гістохімічних та гістологічних змін пізні променеві ускладнення мають тенденцію до прогресування.

Частота ранніх променевих катаральних та плівкових епітеліїтів сечового міхура, прямої кишки та піхви, за даними провідних світових онкологічних клінік, становить 10-80%. Променеві пошкодження малого тазу та прямої кишки, складають основу пізньої променевої патології у цього контингенту хворих та визначають якість їх подальшого життя. Частота пізніх променевих реакцій сечового міхура та прямої кишки, за даними різних авторів, коливається від 5-10% до 45-50%.
Хронічний ендометрит: чи фактор у відмові на ЕКЗ
Профілактика ускладнень променевої терапії
Ризик променевих ускладнень закономірно зростає зі збільшенням отриманої під час лікування дози. Дуже важливе значення у прогнозуванні пізніх променевих ускладнень має режим фракціонування дози. Збільшення разової осередкової дози (РОД), скорочення проміжків часу між сеансами опромінення підвищує ризик променевих ускладнень. Навпаки, зниження РОД, дроблення її протягом доби, використання розщеплених курсів опромінення зменшує ймовірність формування пізніх променевих ушкоджень.
Профілактика ускладнень після променевої терапії повинна включати комплекс радіологічних заходів у поєднанні з місцевим та системним терапевтичним впливом. Найчастіше виникають променеві цистити.
Таким хворим рекомендується протизапальна, знеболювальна, протинабрякова, антиоксидантна та фіброзолітична терапія (інстиляції в сечовий міхур з антибіотиками, дексаметазоном та лідокаїном), а для профілактики інфекційних ускладнень − системна антибактеріальна терапія.
При променевих циститах почала інтенсивно вивчається нова група розчинів для інстиляції, здатних зміцнювати тканинний каркас стінки сечового міхура, тим самим створюючи умови для самостійного відновлення фізіологічних бар'єрних властивостей уротелію.
Одними з найчастіше застосовуваних представників цього класу лікарських засобів є препарати гіалуронової кислоти, яка входить до складу уротелію, бере участь у процесі проліферації клітин і є основою сполучної тканини, забезпечуючи цілісність та основні фізико-хімічні властивості власної платівки слизової оболонки та підслизової основи. , тим самим запобігає пошкодженню та забезпечує відновлення всіх компонентів слизової оболонки сечового міхура.
Предопераційна діагностика новоутворень молочних залоз
З метою профілактики та лікування рекомендують застосовувати терапію супроводу, яка включає: антиеметику, інстиляцію сечового міхура, лікувальні жирові мікроклізми з вітамінними сумішами, дезінтоксикаційну, гемостимулюючу та симптоматичну терапію в процесі променевої терапії.
Комплекс терапевтичних та профілактичних заходів, що включає поєднання місцевого та системного впливів, повинен входити до багатоцільової профілактики ускладнень променевої терапії.
Збереження репродуктивної функції при гінекологічній патології








Додати коментар